Łuszczyca jest jedną z najczęstszych chorób dermatologicznych, a jednocześnie autoimmunologicznych. Dotyka około 1-5% społeczeństwa w Europie. Wciąż jednak pozostaje niejasne, jaki patomechanizm jest związany z jej powstawaniem. Wiadomo jednak, że wśród charakterystycznych składowych choroby ważna jest nadmierna proliferacja i różnicowanie keratynocytów i stan zapalny. W licznych ośrodkach badawczych trwają próby wyjaśnienia mechanizmu powstawania choroby, a także stworzenia schematów farmakoterapii tego uciążliwego schorzenia. Zapraszamy do lektury przeglądu możliwości terapii łuszczycy, począwszy od znanych od dawna dziegci, aż po przeciwciała monoklonalne czy terapie genowe.
Ze względu na charakter choroby, jaką jest łuszczyca, obecnie nie mamy narzędzi do całkowitego jej wyleczenia. Ponadto ze względu na to, iż nie znamy konkretnej przyczyny choroby, leczenie jest wyłącznie empiryczne. W Polsce mamy dostęp do całej gamy leków stosowanych miejscowo i ogólnie. W zależności od stopnia nasilenia zmian skórnych oraz przebiegu choroby i częstości nawrotów wybiera się leczenie miejscowe, ogólne lub fototerapię.
W Europie najczęściej stosowane leki to:
– analogi witaminy D (63%),
– glikokortykosteroidy (57%),
– kwas salicylowy (17%),
– retinoidy (4%).
U około połowy chorych terapia miejscowa jest kojarzona z leczeniem ogólnym, m.in. fototerapią (36%), lekami doustnymi (38%) lub leczeniem alternatywnym, np. kąpielami uzdrowiskowymi czy odpowiednią dietą. Niestety blisko 40% pacjentów przyznaje, że nie stosuje się dokładnie do zaleceń lekarza.
Pierwszy krok – leki złuszczające
Cechą charakterystyczną łuszczycy jest 8-krotne skrócenie cyklu komórkowego. W naskórku zdrowym wędrówka komórek z warstwy podstawnej do rogowej trwa 28 dni, podczas gdy w łuszczycy – 3-4 dni. W konsekwencji na skórze w zmienionych chorobowo miejscach pojawiają się łuszczące się łuski, stąd pierwszą fazą leczenia powinno być ich złuszczenie. Odpowiednio oczyszczona z łusek skóra będzie znacznie lepiej wchłaniać kolejne podawane miejscowo preparaty lecznicze. Pierwszą fazę leczenia prowadzi się 2-3 dni.
Do preparatów złuszczających wybieranych w łuszczycy należą: kwas salicylowy, maść mocznikowa, maść solankowa czy oliwka salicylowa. Wyjątkiem będą tu preparaty pochodnych witaminy D3, ponieważ są one inaktywowane przez kwas salicylowy (pomija się wtedy I etap leczenia za pomocą kwasu salicylowego).
Druga faza – leki redukujące
Do leków redukujących stosowanych zewnętrznie zalicza się wszystkie preparaty wpływające bezpośrednio na nadmierną proliferację komórek naskórka i hamujące stan zapalny.
Dziegcie
W terapii łuszczycy wykorzystuje się głównie dziegcie drzewne lub węglowe. Wykazują one działanie przeciwzapalne, przeciwświądowe, odkażające, a także antymitotyczne i keratolityczne. Jeszcze nie tak dawno mówiło się o toksyczności dziegci – dziś jednak, po odpowiednio przeprowadzonych procesach oczyszczania, preparaty dziegciowe w żaden sposób nie stanowią zagrożenia.
Ditranol (antralina, cygnolina)
Stosowany jest zazwyczaj w stężeniach 0,03-2%, w postaci maści lub sztyftu. Działa antyproliferacyjnie oraz modyfikuje procesy stanu zapalnego toczącego się w łuszczycy poprzez indukcję kaskady wolnych rodników w skórze. Preparaty ditranolu nanosi się na skórę na kilka minut, następnie zmywa, a skórę natłuszcza się maścią obojętną. Innym sposobem aplikacji cygnoliny jest nakładanie preparatu na 12 godzin, w stężeniach wzrastających. Ditranol wykazuje działanie drażniące, złuszczające oraz cytotoksyczne. Ponadto niestety cygnolina barwi i trwale niszczy odzież, stąd nie jest zbyt chętnie stosowana przez pacjentów.
Pochodne witaminy D (kalcytriol, kalcypotriol i takalcytol)
Mechanizm działania tego typu leków polega na przyłączeniu się do receptora dla witaminy D, dochodzi wtedy do zahamowania aktywności proliferacyjnej naskórka, normalizacji różnicowania komórek epitelialnych i częściowo zahamowania kaskady procesu zapalnego. Poprawę obserwuje się po około 6 tygodniach. Należy jednak pamiętać, iż nie powinno się stosować tego typu leków u dzieci ani u osób poniżej 18. roku życia. Liczne wyniki badań klinicznych wskazują na zasadność łączenia kalcypotriolu z miejscowo stosowanymi kortykosteroidami ze względu na wzrost skuteczności leczenia i redukcję działań niepożądanych. Co więcej, dołączenie kalicypotriolu do fototerapii i leczenia ogólnego redukuje skumulowane dawki promieniowania UV i leków stosowanych ogólnie.
Glikokortykosteroidy (GKS)
Jest to najczęściej stosowana i jedna z najsilniejszych grup leków stosowanych w łuszczycy. Mechanizm działania GKS jest dwupoziomowy – traksaktywacja i transreperesja – czyli wpływa na aparat genetyczny komórki, w wyniku czego dochodzi do pobudzenia lub hamowania syntezy swoistych białek. W konsekwencji GKS wykazują działanie immunosupresyjne, przeciwzapalne, przeciwalergiczne oraz przeciwwysiękowe. Zarówno lekarze, jak i pracownicy naukowi podkreślają ogromną rolę farmaceutów w procesie terapii pacjentów z łuszczycą – odpowiednia opieka farmaceutyczna oraz edukacja dotycząca stosowania GKS jest podstawą sukcesu leczenia. Po dłuższym okresie stosowania kortykosteroidów miejscowych występują działania uboczne. Ponadto należy pamiętać, iż przy stosowaniu GKS na dużej powierzchni mogą się one częściowo wchłaniać i dawać podobne działania niepożądane, jak przy podaniu doustnym. Należy także pamiętać, iż przy miejscowej steroidoterapii może wystąpić zjawisko tachyfilaksji. Z kolei przy stosowaniu bardzo silnych GKS przez dłuższy czas może dojść do zaniku skóry, a po krótkim okresie remisji – do powrotu zmian skórnych opornych na leczenie.
Retinoidy (tazaroten)
Ten retinoid wykazuje selektywne powinowactwo do receptora dla kwasu retinowego. Jego działanie polega na modyfikacji spójności keratynocytów, a więc działaniu antyproliferacyjnym, a ponadto przeciwzapalnym. Czas trwania terapii miejscowej tazarotenem to zazwyczaj 12 miesięcy.
Inhibitory kalcyneuryny
Są to leki stosowane przede wszystkim w Atopowym Zapaleniu Skóry. Okazuje się jednak, że bardzo dobrze sprawdzają się także w terapii łuszczycy. Stosowane są takrolimus i pimekrolimus. Ich mechanizm działania polega na łączeniu się z białkiem makrofiliną-2, co powoduje blokadę kalcyneuryny i uniemożliwia defosforylację cytoplazmatycznego NFAT.
Krok trzeci – leczenie ogólne
Istnieje kilka kryteriów włączenia leków o działaniu ogólnym. Należy pamiętać o indywidualnym podejściu do każdego pacjenta. Wśród kryteriów włączenia wymienia się m.in.: oporność zmian na leczenie miejscowe, łuszczycę krostkową, łuszczycę stawową czy zajęcie powyżej 25% powierzchni ciała. Należy zawsze rozważyć bilans zysków i strat przy wprowadzaniu leczenia ogólnego.
Psoraleny i fototerapia
Fototerapia polega na podaniu związków uczulających na promieniowanie UV. W tym momencie najbardziej rekomendowaną formą leczenia jest fotochemioterapia PUVA polegająca na podawaniu fototoksycznych pochodnych furanokumaryn – psoralenów, 8-metoksypsoralenu lub 5-metoksypsoralenu oraz naświetlaniu promieniami UVA po 2 godzinach. Promieniowanie UV hamuje syntezę DNA, co prowadzi do redukcji proliferujących keratynocytów oraz redukcji całkowitej liczby komórek w nadmiernie proliferującym naskórku. Odmianą fotochemioterapii jest PUVA kąpielowa, polegająca na kąpieli w roztworze psoralenów przed naświetlaniami.
Metotreksat (MTX)
Jest to lek z grupy cytostatyków, będący antagonistą kwasu foliowego. Hamuje enzym reduktazę dwuhydrofolianową. W pierwszym tygodniu terapii podaje się dawki inicjujące, po czym kontynuuje się leczenie przez 6-8 tygodni. Równocześnie konieczna jest suplementacja kwasem foliowym w dni, kiedy nie jest podawany MTX. Jest to lek bardzo toksyczny, stąd należy zawsze pamiętać o możliwych poważnych działaniach niepożądanych, takich jak: aplazja szpiku, uszkodzenie nerek, działanie hepatotoksyczne czy kancerogenne.
Cyklosporyna A
Jest to lek mający zdolność hamowania aktywności limfocytów T. Wśród klinicystów istnieje pewna rozbieżność opinii dotycząca odstawienia leku. Część specjalistów uważa, iż po uzyskaniu remisji można lek odstawić, według innych – należy dawkę obniżyć o połowę i kontynuować leczenie przez kolejne 2 tygodnie. U pacjentów, wśród których obserwuje się bardzo częste nawroty choroby, stosuje się terapię ciągłą, trwającą maksymalnie 2 lata.
Retinoidy
Oprócz wspomnianego wcześniej tazarotenu w farmakoterapii łuszczycy stosuje się niekiedy retinoidy doustne. Ich działanie polega na normalizowaniu proliferacji, różnicowaniu keratynocytów i ograniczeniu stanu zapalnego. Wśród doustnych retinoidów stosuje się etretinat oraz acitretin. Po uzyskaniu remisji redukuje się dawkę do skutecznej, podtrzymującej i prowadzi się leczenie przez kilka miesięcy. Należy pamiętać o bardzo niebezpiecznym działaniu teratogennym retinoidów, stąd wskazuje się na konieczność antykoncepcji podczas leczenia i przez 2 lata po odstawieniu leków.
Inne leki o działaniu immunomodulującym
Oprócz wyżej opisanych leków w przypadku ciężkich przypadków łuszczycy sięga się także po inne leki, chociażby sulfosalazynę o działaniu przeciwzapalnym i immunosupresyjnym. Oprócz tego stosuje się m.in. leflunomid, którego mechanizm działania polega na zatrzymaniu cyklu komórkowego w fazie G. Innym lekiem jest mykofenolan mofetylu, który hamuje działanie dehydrogenazy inozynomonofosforanu, będąc lekiem immunosupresyjnym i cystostatycznym. Ponadto chętnie stosuje się także estry kwasu fumarowego.
Leki biologiczne
Są to preparaty dające nadzieję pacjentom, u których zawiodły już wszystkie inne metody leczenia, gdzie już po 12 tygodniach terapii umożliwiają redukcję zmian łuszczycowych o 75%, a nawet uzyskanie całkowitej remisji.
W tej grupie leków znajdują się m.in. przeciwciała monoklonalne skierowane przeciwko cytokinom prozapalnym i cząsteczkom adhezyjnym, odpowiedzialnym za przekazywanie sygnałów odpowiedzi immunologicznej np. infliksimab, efalizumab, adalimumab. Kolejną bardzo podobną grupę leków stanowią białka fuzyjne np. etanercept.
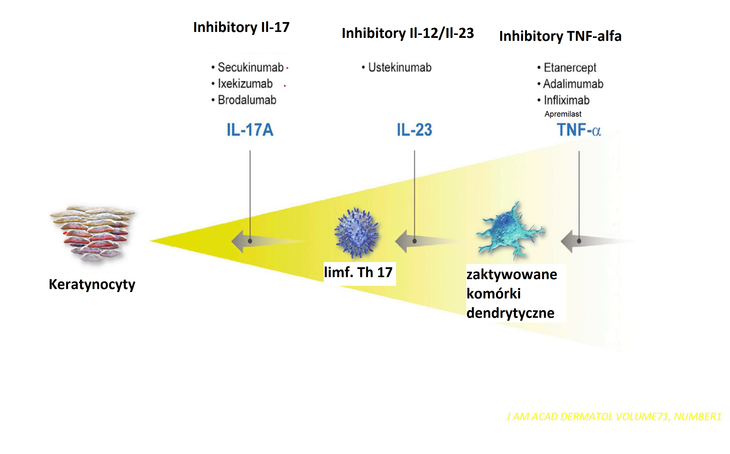
Leki hamujące TNF-alfa
ETANERCEPT – jest to rekombinowane, białko fuzyjne, które wiąże się z ludzkim czynnikiem martwicy nowotworów (TNFα) i limfotoksyną α. W wyniku połączenia TNFα staje się biologicznie nieaktywny.
INFLIKSYMAB – jest on przeciwciałem monoklonalnym, działającym przez neutralizację rozpuszczalnego, błonowego i związanego z receptorem powierzchniowym TNFα.
ADALIMUMAB – jest monoklonalne przeciwko rozpuszczalnemu TNF-alfa, uniemożliwiające jego wiązanie z receptorami.
APREMILAST – to inhibitor PDE IV, obniżający produkcję TNF-alfa.
Efalizumab
Jest to rekombinowane, ludzkie przeciwciało monoklonalne, hamujące połączenie antygenu CD11a na powierzchni limfocytów T z cząsteczką adhezyjną ICAM-1, co zapobiega połączeniu limfocytów T z komórkami prezentującymi antygen. Lek ten może być kojarzony z cyklosporyną A w celu zwiększenia skuteczności leczenia oraz zmniejszenia ryzyka rozwoju przeciwciał przeciwko lekowi biologicznemu.
Alefacept jest pełną, ludzką proteiną, która hamuje aktywację komórek T i dalsze procesy immunologiczne poprzez uniemożliwienie połączenia cząsteczki LFA-3 z CD2.
Senukinumab
Jest to przeciwciało monoklonalne, które wiąże się z interleukiną-17A, przez co hamuje jej interakcję z receptorem dla IL-17, m.in. na keratynocytach. W związku z tym hamowane jest uwalnianie prozapalnych cytokin, chemokin i mediatorów uszkodzenia tkanek oraz maleje udział IL-17A w wywoływaniu chorób autoimmunologicznych i zapalnych. Lek, docierając do skóry w klinicznie istotnych stężeniach, zmniejsza stężenie miejscowych markerów zapalenia.
Ustekinumab
Jest to przeciwciało monoklonalne wiążące się z podjednostką p40 wspólną dla cytokin IL-12 i Il-23, hamując ich aktywność, zapobiegając wiązaniu tych cytokin z ich receptorem białkowym IL-12Rβ1 znajdującym się na powierzchni komórek układu odpornościowego.
Nowe perspektywy
Wśród licznych badań dotyczących możliwości terapii łuszczycy coraz częściej pojawiają się próby podjęcia terapii genowej. Jedną z nich jest możliwość wyciszania genów związanych z rozwojem choroby za pomocą siRNA. Dzięki połączeniu immobilizowanych cząsteczek kwasów nukleinowych z nanocząsteczkami złota lek siRNA łatwo pokonuje barierę naskórkową, wnikając do keratynocytów i komórek głębszych warstw skóry, działając tylko w obrębie zmienionych chorobowo miejsc. Sekwencje siRNA, wiążąc się z genem dla naskórkowego czynnika wzrostu (EGFR), hamują jego ekspresję, w konsekwencji zatrzymując proliferację komórek naskórka.
Innym punktem uchwytu leków, kwalifikowanych jako terapie genowe, jest gen dla filagryny, jednego z białek wchodzących w skład warstwy rogowej naskórka. Wykazano bowiem, że mutacje w genie kodującym filagrynę mogą być istotnym czynnikiem odpowiedzialnym za rybią łuskę i łuszczycę.
Przed światem nauki stoi ogromne wyzwanie, jakim jest łuszczyca, na którą zapada coraz więcej osób. Zważywszy na jej ciężkie odmiany każdy lek czy nowy schemat terapii może okazać się na wagę złota.
źródło: biotechnologia.pl

